Las enfermedades del sistema cardiovascular en el siglo XXI ocupan un lugar destacado entre las causas de muerte de la población. El infarto de la pared anterior del ventrículo izquierdo es el tipo más común de localización del daño. Incapacita a millones de personas cada año y, si no se trata con prontitud, puede ser fatal. Pero, ¿hay alguna necesidad de entrar en pánico? Discutiremos este tema a continuación.
Causas, factores de riesgo y mecanismo de desarrollo
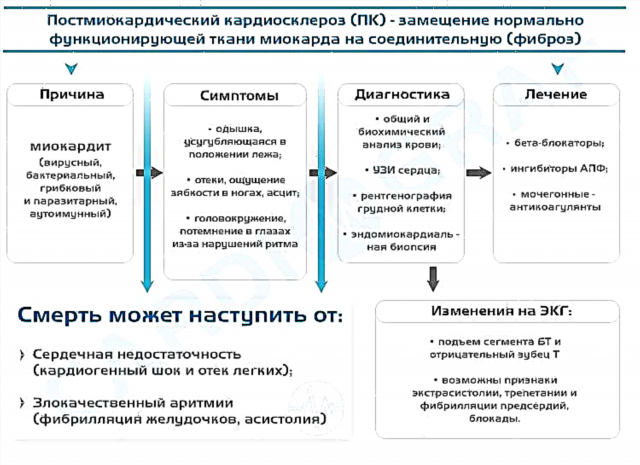
Para empezar, intentaré esbozar brevemente la esencia del problema. El infarto agudo de miocardio es una de las variantes de la enfermedad coronaria (CHD). La base de la patología sigue siendo una discrepancia crítica entre las necesidades de oxígeno y nutrientes del músculo cardíaco. En pocas palabras, las partes individuales del miocardio simplemente no reciben sangre, lo que conduce a la muerte de las primeras células aisladas (cardiomiocitos) y luego de áreas enteras de tejido muscular.
Mis pacientes a menudo me preguntan qué le puede pasar al vaso que alimenta el corazón con la sangre que se cierra. En el 70-80% de los casos, el problema es la aterosclerosis. La enfermedad se acompaña de la deposición de grasa en la superficie de la pared vascular y la inflamación de las células de su capa interna. Con el tiempo, estos elementos forman un tubérculo, después de lo cual se produce un estrechamiento del lumen de la arteria. El resultado puede ser la ruptura de la placa con la formación de un coágulo de sangre y el bloqueo completo del vaso. El infarto agudo de miocardio de la pared anterior del ventrículo izquierdo ocurre en mi práctica con más frecuencia que otras formas. Esto se debe a las características anatómicas del suministro de sangre al corazón.
De acuerdo con las opiniones modernas de los cardiólogos sobre las causas del desarrollo del infarto de miocardio, vale la pena destacar los siguientes factores clave que contribuyen a la progresión de la patología:
- Nutrición inadecuada. Me refiero al consumo excesivo de alimentos ricos en carbohidratos rápidos y grasas (comida rápida, dulces variados, bebidas energéticas, alcohol).
- Obesidad. El exceso de peso corporal indica un proceso activo de depósito de grasa en la pared vascular. Puede determinar su índice de masa corporal siguiendo el enlace.
- De fumar. La nicotina contribuye a un espasmo adicional de las arterias coronarias.
- La inactividad física. Cuanto menos se mueva, mayor será la probabilidad de desarrollar obesidad con una mayor progresión de la aterosclerosis.
- Presión arterial alta (PA). La probabilidad de desarrollar un infarto de miocardio anterior, lateral o inferior en pacientes hipertensos es mayor que en pacientes con presión arterial normal.
- Estrés. El estrés emocional conduce al vasoespasmo, que, en el contexto de la presencia de placas, aumenta el riesgo de ruptura con el desarrollo de trombosis aguda y bloqueo de la arteria.
- Género edad. Los hombres mayores de 50 años ocupan un lugar destacado entre los pacientes con ataques cardíacos de diferente localización.
La predisposición genética también juega un papel en el desarrollo de la enfermedad. Si tiene parientes cercanos que han sufrido o han muerto a causa de un ataque cardíaco, debe tener más cuidado con los factores de riesgo y visitar a un médico con más frecuencia.
Síntomas
Un infarto de la pared anterior del corazón (así como otra localización) se acompaña de la aparición de signos clínicos característicos que permiten sospechar de inmediato la enfermedad.
Signos típicos
Cuando hablo con pacientes que padecen hipertensión u otras enfermedades cardíacas, siempre presto atención a los signos que pueden indicar el inicio del desarrollo de un infarto agudo de la pared anterior del ventrículo izquierdo:
- Dolor ardiente y opresivo en la región del corazón. Muchos de mis pacientes han descrito el síntoma como "apretar un tornillo de banco" o "un elefante pisó el pecho". Una característica de un ataque cardíaco es la irradiación (propagación) del dolor en el brazo izquierdo, el cuello, la mandíbula o debajo de la escápula.
- La duración del ataque puede exceder los 30 minutos.
- La ineficacia de las pastillas utilizadas. Mis pacientes siempre tienen medicamentos antihipertensivos, Nitroglicerina y Validol en casa. En caso de un ataque cardíaco, estos medicamentos no brindarán alivio.
La mayoría de mis pacientes pueden indicar claramente el momento del dolor. El ataque a menudo se asocia con una situación estresante o un esfuerzo físico excesivo. Sin embargo, en mi práctica, también ha habido pacientes que han desarrollado un ataque cardíaco en ausencia de factores provocadores.
Manifestaciones atípicas
El cuadro clínico descrito anteriormente sigue siendo clásico. Es típico principalmente del infarto anterior. Sin embargo, la rotura de la placa con trombosis también puede ocurrir en las arterias que suministran sangre a otras partes del corazón.
Con el infarto de miocardio de la pared inferior del ventrículo izquierdo, los siguientes signos atípicos pasan a primer plano:
- Náuseas vómitos. Un paciente me contó que comió una comida copiosa y su malestar abdominal comenzó a aumentar de forma brusca. Antes de buscar ayuda, tomó 4 tabletas de medicamentos para mejorar la digestión. El equipo de ambulancia diagnosticó infarto inferior.
- Disnea aislada con tendencia a incrementar la intensidad del síntoma. En este caso, estamos hablando de la "máscara" asmática de la enfermedad.
- Debilidad con episodios de vértigo. Los pacientes rara vez pierden el conocimiento.
- Forma indolora de isquemia. Una variante relativamente rara del desarrollo de la enfermedad. El paciente puede referir exclusivamente debilidad y deseo de descansar.
Siempre les digo a mis pacientes que si ocurre al menos uno de los síntomas descritos anteriormente, vale la pena contactar a un especialista. Es bastante fácil saltarse un ataque cardíaco que se desarrolla en la pared inferior del ventrículo izquierdo. Sin embargo, tratarlo después de perder un tiempo precioso no es fácil.
Diagnóstico
El infarto de miocardio inferior, posterior o anterior se diagnostica de la misma manera. Primero, siempre tomo un historial médico y evalúo las quejas del paciente. La mayoría de las veces, el dolor en el pecho por sí solo es suficiente para levantar sospechas.
Para confirmar la suposición, utilizo exámenes instrumentales y de laboratorio auxiliares.
Métodos instrumentales
La base para el diagnóstico de cualquier infarto de miocardio es el ECG. Es imposible sobreestimar el valor del electrocardiograma en la CI. La técnica le permite ver las más leves desviaciones en la función eléctrica del corazón en un papel o en una pantalla, que siempre ocurren cuando hay una violación del suministro de sangre de ciertas partes del miocardio.
Posibles cambios en la película:
- elevación (subida) o depresión (hundimiento) del segmento ST en relación con la isolina;
- inversión (cambio de polaridad al opuesto) de la onda T;
- la formación de una onda Q profunda y amplia (patológica).
Hay signos indirectos en el ECG, que pueden indicar un infarto anterior o daño a la otra pared del ventrículo izquierdo.
Para aclarar la ubicación y el grado de daño al músculo cardíaco, siempre prescribo además los siguientes estudios:
- Angiografía de los vasos coronarios. Después de inyectar el contraste en las arterias coronarias, puedo ver el bloqueo en la pantalla del monitor, lo que hace posible restaurar rápidamente la permeabilidad del vaso mediante la colocación de un stent.
- Ecocardiografía (Echo-KG). El examen de ultrasonido del corazón le permite ver una disminución o ausencia total de las contracciones del área afectada del miocardio (hipo o acinesia).
En el 98% de los casos, las técnicas instrumentales descritas anteriormente son suficientes para realizar el diagnóstico final.
Métodos de laboratorio
Las pruebas de laboratorio son excelentes ayudantes en las primeras etapas de la verificación de la enfermedad. El más confiable es un análisis de sangre para la troponina I. Esta última es una proteína contenida en los cardiomiocitos. Con la muerte de las células del miocardio, la troponina ingresa al torrente sanguíneo, donde puede fijarse.Para obtener más información sobre cómo hacerlo, lea el artículo en el enlace.
Pruebas de laboratorio adicionales:
- Análisis de sangre general. Con un ataque cardíaco, la cantidad de leucocitos puede aumentar y la velocidad de sedimentación globular (VSG) puede aumentar.
- Química de la sangre. La cantidad de péptido C-reactivo, AST, ALT puede aumentar.
- Coagulograma. El análisis demuestra la función de la coagulación sanguínea. En pacientes con ataque cardíaco, a menudo es demasiado pronunciado.
Entre las pruebas de laboratorio, yo, como la mayoría de los cardiólogos, hago principalmente un análisis de troponina. Otras pruebas son de naturaleza secundaria.
Consecuencias y posibles complicaciones.
El pronóstico de un paciente con un ataque cardíaco siempre depende de una visita oportuna a un médico. Con la provisión de asistencia calificada al paciente dentro de las primeras 2 horas después del inicio del ataque, es probable que se prevenga el desarrollo de necrosis del músculo cardíaco. Se dispone de un pronóstico similar gracias a la rápida trombólisis y la colocación de stents. Sin embargo, las personas a menudo soportan el dolor, esperan que "pase por sí solo", perdiendo así preciosos minutos y aumentando el área de la lesión.
Las complicaciones más comunes de la enfermedad que encuentro a menudo:
- Deterioro de la función contráctil del corazón con desarrollo de insuficiencia.
- Distintos tipos de alteraciones del ritmo y la conducción.
- Aneurisma crónico del corazón. Debido al adelgazamiento del miocardio afectado, se forma un bulto en la pared, en el que se pueden formar coágulos de sangre.
La consecuencia más grave de un ataque cardíaco es la muerte. Sin embargo, si se proporciona una terapia adecuada y una combinación exitosa de circunstancias, los pacientes pueden vivir bien durante décadas incluso después de sufrir un ataque cardíaco. Puede leer sobre qué medicamentos y cuánto tiempo tomar después del alta del hospital aquí.
Asesoramiento de expertos
Mi consejo para los pacientes es bastante simple:
- dejar de fumar;
- menos nervioso por las nimiedades;
- racionalizar la comida: no necesita renunciar a sus platos favoritos, lo principal es la moderación;
- someterse regularmente a exámenes médicos preventivos;
- moverse más y participar en una educación física viable.
Es casi imposible protegerse completamente de un ataque cardíaco. Sin embargo, gracias a los puntos básicos indicados anteriormente, es posible no solo mejorar el bienestar, sino también prevenir la progresión de más de dos docenas de enfermedades internas.
Caso clínico
Un hombre de 49 años fue ingresado en nuestra clínica con un fuerte dolor opresivo detrás del esternón, que se irradiaba al brazo izquierdo. El paciente asocia los síntomas con el estrés debido a una discusión con su esposa. Desde que apareció el síntoma hasta que se buscó ayuda, pasaron 2 horas. En el cardiograma, hay elevación del segmento ST en V1-V4 y la formación de una onda Q patológica en I, aVL, V1-V4. Al realizar las zonas de hipocinesia Echo-KG junto a la cama no se revelaron. La prueba de troponina es positiva. BP - 130/90 mm Hg. Arte.
El paciente es derivado para una coronariografía urgente. Se encontró oclusión total de la rama descendente anterior de la arteria coronaria izquierda. Se realizó la colocación de un stent con un stent metálico. Como resultado, se realizó el diagnóstico: infarto de miocardio anteroseptal. Al tercer día después de la colocación de la endoprótesis y la administración de la farmacoterapia adecuada, el paciente notó una normalización casi completa de la afección.