La derrota de las glándulas y la pared faríngea posterior por un proceso inflamatorio con un componente purulento, así como la activación de la flora fúngica, conduce a la aparición de una placa blanca en la membrana mucosa. Los puntos de las amígdalas representan folículos supurativos que se observan con angina folicular.
 En las amígdalas y en la garganta, las manchas blancas pueden indicar difteria, faringomicosis, amigdalitis crónica o aguda, así como tipos específicos de amigdalitis, como la candidiasis.
En las amígdalas y en la garganta, las manchas blancas pueden indicar difteria, faringomicosis, amigdalitis crónica o aguda, así como tipos específicos de amigdalitis, como la candidiasis.
Difteria
La infección y reproducción de los bastoncillos de Leffler conduce al desarrollo de difteria con localización del foco patológico en la orofaringe, aunque también es posible que se dañen la nariz, los ojos y los genitales. Distinguir entre una forma limitada de tipo catarral, insular con formación de películas y tóxica de tres grados de gravedad.
Sintomáticamente, la enfermedad se manifiesta:
- un rápido aumento de la temperatura a un nivel febril;
- malestar;
- somnolencia;
- disminucion del apetito;
- aumento de la frecuencia cardíaca;
- síndrome de dolor en la orofaringe.
Se observa hipertermia durante 3 días, durante los cuales puntos blancos cubren la membrana mucosa de las glándulas. Luego aparecen manchas blancas en las amígdalas y la faringe, lo que indica la progresión de la enfermedad y la propagación del proceso infeccioso-inflamatorio.
Las películas se vuelven más densas, con un brillo nacarado, son difíciles de eliminar, dejando heridas sangrantes. Al día siguiente, aparece una mancha con una flor en el lugar de la herida. Al quinto día, la placa se vuelve friable y se elimina fácilmente de la superficie de la membrana mucosa.
Los ganglios linfáticos cercanos aumentan debido a la hinchazón y también se vuelven sensibles a la palpación. En el caso de la forma catarral, el síndrome de intoxicación no es tan pronunciado y el dolor de garganta es moderado.
En el 4-10% de los casos, la forma limitada se generaliza y cubre la laringe y la faringe. La faringoscopia revela manchas blancas en la parte posterior de la garganta, así como manchas blancas en las amígdalas, el arco, la lengua y el paladar.
Hasta la fecha, el más común es la forma tóxica de patología, en la que registró hipertermia frenética, palpitaciones cardíacas, síndrome de intoxicación grave, disminución de la presión arterial y cianosis de los labios.
registró hipertermia frenética, palpitaciones cardíacas, síndrome de intoxicación grave, disminución de la presión arterial y cianosis de los labios.
La intoxicación conduce a trastornos del sistema nervioso, alucinaciones, alteración de la conciencia y la respiración.
El edema severo de la orofaringe y la laringe contribuye al crecimiento de dificultad para respirar, insuficiencia respiratoria y asfixia.
Con daño a la laringe, se desarrolla el crup, que tiene tres etapas:
- disfónico, en el que hay una tos áspera, "ladrando", ronquera, después de lo cual se desarrolla afonía;
- estenótico, cuando hay palidez de la piel, respiración ruidosa y ansiedad;
- asfixia, caracterizada por dificultad para respirar, respiración arrítmica e insuficiencia respiratoria.
Entre las complicaciones cabe destacar:
- choque tóxico infeccioso;
- nefrosis;
- insuficiencia suprarrenal;
- polirradiculoneuropatía;
- miocarditis.
El diagnóstico consiste en un examen instrumental y de laboratorio. El examen bacteriológico de frotis y cultivo puede determinar el tipo de microorganismos patógenos, así como su sensibilidad a los medicamentos. Para evaluar los anticuerpos, se realizan RNGA y PCR. En el proceso de laringoscopia, se visualizan hinchazón, enrojecimiento de la membrana mucosa, placa fibrinosa en la luz de la laringe y tráquea.
Angina de pecho
La derrota del tejido linfoide por el proceso inflamatorio en la orofaringe a menudo se localiza en las amígdalas palatinas. La infección se produce por el aire y el contacto. La amigdalitis primaria se desarrolla como resultado de una infección humana y daño directo a las glándulas. En segundo lugar, las amígdalas están dañadas por mononucleosis, difteria, escarlatina, candidiasis y activación de la espiroqueta.
En el 90% de los casos, la amigdalitis es consecuencia de una infección bacteriana con patógenos estreptocócicos. También es posible la infección por estafilococos, neumococos o Haemophilus influenzae. El origen viral de la amigdalitis se debe al curso de la infección por parainfluenza, influenza o adenovirus.
Los factores predisponentes incluyen inmunidad disminuida, tabaquismo, sequedad, polvo, hipovitaminosis e hipotermia general. Hay varias formas de angina (folicular, lacunar, necrótica, película ulcerativa), sin embargo, las manchas blancas en las amígdalas se observan solo en las dos primeras formas:
- para el dolor de garganta folicular se caracteriza por intoxicación moderada, hipertermia febril, dolor en la orofaringe, agravado al tragar. Con la faringoscopia, hay hinchazón, hiperemia de la membrana mucosa, puntos blancos, que son folículos supurantes. Cuando se abren, sale la secreción purulenta y cubre las amígdalas con una película amarillenta;
- con folicular: se observa la formación de tapones purulentos en las lagunas. Con la faringoscopia, se registra una película en las amígdalas, causada por una placa purulenta. Cuando el proceso se extiende a la pared faríngea, se visualiza una mancha blanca en la pared de la garganta. Clínicamente la patología se manifiesta.
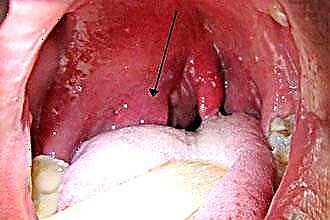 hipertermia agitada, síndrome de intoxicación grave y dolor en la orofaringe.
hipertermia agitada, síndrome de intoxicación grave y dolor en la orofaringe.
Desde la infección hasta el inicio de los síntomas, toma hasta 3 días, después de los cuales la fiebre aumenta rápidamente, aparecen escalofríos, malestar general, fotofobia, dolores corporales, somnolencia y linfadenitis regional (dolor, sensibilidad de los ganglios linfáticos). Entre las complicaciones, cabe destacar:
- otitis;
- absceso paratonsillar;
- periamigdalitis;
- reumatismo (defectos cardíacos, miocarditis, endocarditis, disfunción renal, poliartritis).
Para el diagnóstico, se usa la faringoscopia, en la que se revelan puntos blancos, amígdalas sueltas e infiltradas, hiperemia de la membrana mucosa y un aumento de lagunas con contenido purulento. Para confirmar el diagnóstico, se prescribe un examen bacteriológico y un cultivo, que permiten determinar el tipo de microorganismos infecciosos, así como su resistencia a los medicamentos antibacterianos.
Infección micótica
La activación de hongos oportunistas conduce al desarrollo de infecciones fúngicas. A menudo se diagnostica la reproducción de hongos cándida, pero se detectan mohos en el 5% de los casos. La aparición de propiedades patógenas en los hongos se debe a:
- una disminución de las defensas inmunitarias como resultado de una exacerbación de una patología somática grave, con cáncer, tuberculosis y ARVI;
- uso prolongado de glucocorticosteroides, medicamentos antibacterianos en grandes dosis, curso prolongado;
- radiación y quimioterapia.
Clínicamente, la amigdalitis por Candida no presenta síntomas pronunciados. En el diagnóstico se utilizan técnicas endoscópicas. En el proceso de faringoscopia, las manchas blancas en la garganta y las glándulas se revelan en forma de placas. Además, el proceso fúngico puede extenderse a las mejillas y la lengua. Las placas se eliminan fácilmente de la superficie de la mucosa.
Para confirmar el diagnóstico, se requiere un estudio micológico, que permita identificar patógenos patógenos y establecer su sensibilidad a los medicamentos. Las tácticas terapéuticas tienen como objetivo eliminar el factor provocador y prescribir medicamentos antimicóticos (intraconazol, fluconazol). La terapia local consiste en lavar las lagunas con una solución de nistatina.
La terapia local consiste en lavar las lagunas con una solución de nistatina.
En cuanto a la faringitis por Candida, se manifiesta sintomáticamente:
- malestar, sensación de ardor, dolor de garganta;
- sequedad, olor desagradable;
- síndrome de dolor moderado, que se agrava al comer alimentos con especias;
- hipertermia subfebril (extremadamente rara).
Recientemente, la infección por hongos se ha diagnosticado con bastante frecuencia entre patologías otorrinolaringológicas. Dada la variedad de propiedades clínicas y morfológicas, existen varias formas de faringomicosis:
- pseudomembranoso, caracterizado por la aparición de incursiones de un tono blanco-amarillo;
- eritematoso, que se manifiesta por áreas hiperémicas con una superficie barnizada;
- hiperplásico, cuando se forman placas blancas, cuya eliminación es difícil;
- erosivo-ulcerativo, en el que se observa ulceración de la mucosa faríngea de tipo superficial.
Con la faringoscopia, se registra hinchazón de la membrana mucosa, una mancha blanca en la garganta y placa. Las lesiones se localizan principalmente en las amígdalas, la pared faríngea y los arcos. Los depósitos son de color blanco y tienen una consistencia cuajada. Son fáciles de quitar, pero a veces pueden dejar una superficie sangrante.
Con la propagación del proceso cándida a los tejidos circundantes, se observa daño a la laringe, el esófago y la lengua. La diferenciación se realiza con difteria. Con un tratamiento inadecuado, aumenta el riesgo de un absceso en la orofaringe y el desarrollo de sepsis.
La faringitis micótica complicada requiere hospitalización. En el tratamiento, se usa una terapia antifúngica de acción sistémica. Por vía tópica, se prescribe enjuague, lavado de las amígdalas y la pared faríngea con soluciones antisépticas (Miramistin, Clotrimazole).
La clave del éxito en el tratamiento de la infección por hongos es aumentar la defensa inmunológica y tratar la patología grave concomitante.
La prevención del daño a las amígdalas y la garganta consiste en mantener la higiene bucal, el saneamiento regular de los focos infecciosos crónicos en la nariz y la orofaringe, fortalecer la inmunidad, una nutrición adecuada, el tratamiento oportuno de las enfermedades somáticas y dejar de fumar. Al observar las recomendaciones, no solo puede prevenir enfermedades de los órganos ENT, sino que también puede mejorar su salud en general.

 hipertermia agitada, síndrome de intoxicación grave y dolor en la orofaringe.
hipertermia agitada, síndrome de intoxicación grave y dolor en la orofaringe.