En otorrinolaringología, las enfermedades de la garganta se consideran las patologías más comúnmente diagnosticadas. Esto se aplica a pacientes infantiles y adultos. La mayoría de los casos de enfermedades agudas se registran en la temporada de invierno, sin embargo, en algunos casos, el proceso se vuelve crónico y, por lo tanto, los síntomas son casi constantes.
 La amigdalitis se llamará crónica si hay un proceso inflamatorio en las amígdalas y los síntomas aparecen de vez en cuando. Bajo la influencia de algunos factores provocadores, se produce una exacerbación de la patología, que se acompaña de un aumento en la intensidad de los síntomas.
La amigdalitis se llamará crónica si hay un proceso inflamatorio en las amígdalas y los síntomas aparecen de vez en cuando. Bajo la influencia de algunos factores provocadores, se produce una exacerbación de la patología, que se acompaña de un aumento en la intensidad de los síntomas.
La palatina y otras amígdalas realizan una función protectora, ya que son estructuras linfoides y parte del sistema inmunológico. Los ataques frecuentes de microorganismos patógenos en un contexto de inmunidad debilitada conducen al desarrollo de amigdalitis aguda, seguida de una transición a una forma crónica.
El riesgo de desarrollar un tipo de enfermedad crónica aumenta con una disminución de la resistencia del organismo después de sufrir enfermedades infecciosas (sarampión, gripe, escarlatina), con hipotermia o exacerbación de enfermedades crónicas.
Especialmente a menudo, la forma crónica se registra cuando la infección se propaga desde focos en la nasofaringe (sinusitis) o la cavidad oral (caries).
Además, se observa cronicidad con un tratamiento inadecuado del proceso agudo, cuando se prescribe una terapia antibiótica inadecuada.
La prescripción de antibióticos debe realizarla exclusivamente un médico según los resultados del antibiograma.
De los factores predisponentes, cabe señalar:
- violación de la respiración nasal con poliposis, adenoides, anomalías estructurales y curvatura del tabique;
- higiene bucal insuficiente;
- sistemas de soportes seleccionados incorrectamente.
Las enfermedades de garganta otorrinolaringológicas que involucran las amígdalas se clasifican en:
- una forma simple en la que se observan síntomas de carácter local en forma de hinchazón de la membrana mucosa, engrosamiento de los arcos, aparecen masas purulentas y tapones en los huecos. Además, la palpación de los ganglios linfáticos regionales revela linfadenitis (ganglios linfáticos agrandados, inflamados y dolorosos);
- estadio 1 tóxico-alérgico, cuando, además de las manifestaciones locales, se notan fatiga rápida, malestar, fiebre periódica de bajo grado y mareos. A veces, una persona puede notar artralgia y dolor cardíaco, lo que indica una exacerbación del proceso infeccioso e inflamatorio. Vale la pena señalar que los signos clínicos del corazón no causan cambios en el electrocardiograma;
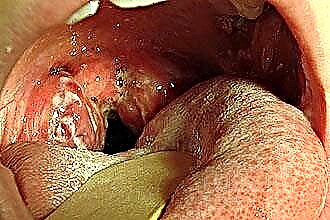
- etapa 2 tóxica-alérgica, en la que se registran los cambios en el ECG, se detecta una violación del ritmo cardíaco y una hipertermia subfebril constante. Además, la patología se caracteriza por trastornos funcionales del aparato osteoarticular, los riñones y el hígado. Durante este período, aumenta el riesgo de exacerbación de la faringitis, la aparición de abscesos paratonsilares, la formación de defectos cardíacos, el desarrollo de otras enfermedades infecciosas, reumatismo y afecciones sépticas. La sepsis es causada por la migración de microorganismos patógenos a lo largo del torrente sanguíneo, lo que predispone a la aparición de focos infecciosos distantes.
Sintomáticamente, las enfermedades crónicas no se manifiestan con síntomas pronunciados. Una persona puede sentirse molesta por el cosquilleo, el rascado en la garganta, la presencia de un bulto en la orofaringe, la sequedad y un olor desagradable. Después de cada exacerbación de la amigdalitis, la mejora de la afección se produce de manera extremadamente lenta, acompañada de la preservación de la afección subfebril y el malestar.
Las exacerbaciones en forma simple se registran hasta tres veces al año, y en el caso de una tóxica-alérgica, con mucha más frecuencia, predisponen la formación de un absceso paratonsilar y la propagación de la inflamación a los tejidos sanos adyacentes (laringitis). El paciente se queja de hipertermia subfebril y debilidad constante.
Con la enfermedad crónica de la garganta, las amígdalas se convierten en un foco de infección, desde el cual los microbios se diseminan por todo el cuerpo. Por lo tanto:
- defensa inmunológica reducida;
- se notan colagenosis (dermatomiositis, periarteritis, lupus, esclerodermia);
- se desarrollan enfermedades de la piel (eccema, dermatitis, psoriasis);
- las terminaciones nerviosas están afectadas (ciática);
- se desarrollan procesos autoinmunes (vasculitis, púrpura trombocitopénica);
El diagnóstico de una enfermedad de la garganta incluye la recopilación de información anamnésica (dolores de garganta frecuentes), el examen por parte de un otorrinolaringólogo y estudios adicionales.
Con la faringoscopia, cuando se examina la garganta, la enfermedad se manifiesta como enrojecimiento de la membrana mucosa, engrosamiento e hinchazón de los arcos. En los niños, a menudo se encuentra aflojamiento del tejido de las glándulas. En las lagunas se acumula una secreción purulenta con un olor desagradable. La palpación de los ganglios linfáticos regionales revela linfadenitis (agrandamiento, edema, dolor de los ganglios linfáticos).
Faringitis
Entre las patologías del tracto respiratorio superior, la faringitis se considera la más común. Anteriormente, el proceso agudo terminaba en recuperación y no conducía a complicaciones. Hoy en día, los pacientes con enfermedades crónicas recurren cada vez más a un otorrinolaringólogo. En este caso, la laringe está expuesta a una exposición prolongada a un patógeno infeccioso, que predispone a la persistencia de la inflamación.
Cuando se sospecha un dolor de garganta, la etapa crónica puede tomar varias formas:
- catarral, que no se caracteriza por un cuadro clínico pronunciado;
- hipertrófico, que se caracteriza por la proliferación de membranas mucosas y crestas;
- atrófico, cuando se produce la atrofia de la membrana mucosa de la pared faríngea posterior, lo que altera significativamente sus funciones.
A veces existe una forma mixta, en la que algunas partes de la laringe están hipertrofiadas, mientras que otras han sufrido atrofia, que se manifiesta por síntomas indistintos.
Las razones que provocan la cronización del proceso patológico incluyen patógenos virales (parainfluenza, adenovirus, rinovirus) que persisten durante mucho tiempo en la mucosa. Con infecciones frecuentes, las defensas inmunitarias están tan reducidas que no pueden resistir la infección por estreptococos o estafilococos.
Como resultado, incluso la más mínima hipotermia o bebidas frías pueden provocar una exacerbación de la enfermedad. La enfermedad se vuelve crónica en el contexto:
- de fumar;
- alcoholismo;
- inhalación de aire contaminado (smog, riesgos laborales);
- inmunodeficiencia en patología crónica grave;
- adenoides en niños;
 focos infecciosos localizados cerca (caries, sinusitis).
focos infecciosos localizados cerca (caries, sinusitis).
Vale la pena señalar que la inflamación crónica es posible con la enfermedad por reflujo gastroesofágico, cuando se arrojan alimentos, irritando la membrana mucosa.
Asignar un cambio secuencial en la membrana mucosa, que va desde síntomas catarrales, hasta atrofia.
La forma catarral se observa a menudo en fumadores, así como con la acción negativa de factores ocupacionales. Con la multiplicación de microbios y la liberación de sustancias tóxicas, se observa la aparición de hinchazón y enrojecimiento de los tejidos. Se puede formar placa de células muertas y microorganismos patógenos en la superficie.
En el futuro, hay grandes acumulaciones de moco en la membrana mucosa, que es difícil de expulsar. La etapa granular se considera la más peligrosa en términos de propagación de la infección.
| Etapas | Síntomas | Imagen con faringoscopia |
|---|---|---|
| Catarral | Molestia, sequedad, cosquilleo, cosquilleo orofaríngeo, dolor al tragar, sensación de un bulto | Hiperemia no pronunciada de la pared faríngea posterior, ligero engrosamiento, hinchazón de la membrana mucosa, presencia de moco espeso, que se vuelve más líquido durante la exacerbación. En algunos casos, la úvula y los arcos adquieren un aspecto edematoso e hiperémico. |
| Granular | Vómitos, ardor, tos intensa. | Se visualizan nódulos rojos (gránulos) en las paredes, aparecen tapones en las amígdalas, el nervio trigémino está irritado por grupos de granulosa y los folículos se agrandan. |
| Hipertrófica | Malestar, sensación de un bulto, dificultad para tragar, secreción de moco de la nasofaringe, tos seca frecuente, olor desagradable. | En las paredes edematosas e hiperémicas, se localiza moco purulento, se compactan las paredes de la laringe y las crestas laterales del arco. La secreción purulenta puede formar costras y los gránulos aumentan gradualmente, provocando una transición a la etapa atrófica. |
| Atrófico | Sequedad, sudoración en la orofaringe, sensación de un bulto, presencia de costras, tos, dolor al tragar. | Cambios escleróticos en la mucosa, así como en la submucosa de la pared faríngea y estructuras linfoides. Se acumula moco espeso con un componente purulento, formando costras densas. Las paredes se adelgazan, pálidas, lacadas, a través de las cuales se visualizan vasos frágiles. |
En la etapa hipertrófica, se observa la compactación del tejido. Con la atrofia de la mucosa, se forman costras, que pueden liberarse al toser. Además, se detectan ganglios linfáticos agrandados y dolorosos a la palpación.
La enfermedad en los niños pasa en forma catarral, sin causar síntomas clínicos sin exacerbación.
En los adultos, la enfermedad se manifiesta:
- transpiración no expresada;
- pequeñas secreciones viscosas;
- la presencia de un bulto en la orofaringe;
- náuseas, arcadas al toser;
- sequedad, irritación de la membrana mucosa al inhalar aire frío;
- tos rara
- linfadenitis regional;
- aumento de manifestaciones en la mañana.
Las complicaciones están representadas por la propagación de la inflamación a los órganos circundantes con el desarrollo de traqueítis, bronquitis u otitis media. En los adultos, existe el riesgo de transición de la forma catarral a la hipertrófica y atrófica, lo que altera las funciones de la faringe. El daño concomitante de la trompa de Eustaquio conduce a una disminución de la función auditiva.
En el diagnóstico se utilizan análisis de información anamnésica, faringoscopia, laringoscopia y pruebas de laboratorio (análisis de sangre, frotis).
Faringomicosis
 La formación de un foco inflamatorio causado por una infección por hongos se llama faringomicosis. Recientemente, los otorrinolaringólogos han observado el crecimiento de una infección por hongos en la orofaringe. En la mayoría de los casos, la faringomicosis se combina con estomatitis, gingivitis o queilitis.
La formación de un foco inflamatorio causado por una infección por hongos se llama faringomicosis. Recientemente, los otorrinolaringólogos han observado el crecimiento de una infección por hongos en la orofaringe. En la mayoría de los casos, la faringomicosis se combina con estomatitis, gingivitis o queilitis.
Cabe señalar que la infección por hongos es mucho más grave que la inflamación bacteriana y responde menos a la terapia. La causa del desarrollo de la enfermedad puede ser:
- hongos cándida similares a las levaduras, que causan aftas, candidiasis de la piel y los genitales;
- moldes (5%).
La activación y reproducción de la infección por hongos se observa en el contexto de inmunodeficiencia en el VIH, resfriados frecuentes, tuberculosis o patología concomitante grave (hipotiroidismo, diabetes). Además, el curso incorrecto de la terapia con antibióticos, que excede las dosis y la duración recomendadas, debe atribuirse a los factores predisponentes. Además, la faringomicosis se ve favorecida por el uso prolongado de hormonas, medicamentos de quimioterapia y dentaduras postizas removibles.
Hay varias formas de la enfermedad:
- pseudomembranoso, con una corteza en la superficie de la orofaringe, se observa una floración blanca;
- eritematoso, caracterizado por áreas hiperémicas con una superficie mucosa lisa y barnizada;
- hiperplásico: manifestado por la formación de placas blanquecinas, que son difíciles de separar de la membrana mucosa, dejando una herida sangrante;
- erosivo-ulcerativo, cuando la ulceración afecta solo a las capas superficiales.
Por simpatía, la enfermedad se manifiesta como sensaciones incómodas en forma de transpiración, ardor, sequedad y cosquilleo en la orofaringe. El dolor no es muy pronunciado, aumenta con la ingesta de alimentos, especialmente encurtidos y especias.
Las sensaciones dolorosas pueden extenderse al área de las orejas y el cuello. También se observan linfadenitis y deterioro del estado general (fiebre, malestar severo, cefalea, mareos).
Para el curso crónico de la faringomicosis, las exacerbaciones son características con mayor frecuencia 10 veces al año. La cronización se ve facilitada por un tratamiento inadecuado de la etapa aguda. También existe el riesgo de absceso retrofaríngeo, paratonsilar y sepsis fúngica, lo que conduce a la aparición de focos infecciosos en los órganos internos.
En el diagnóstico, es importante estudiar en detalle los datos anamnésicos (el curso anterior de medicamentos antibacterianos, hormonales, inmunosupresores).
La faringoscopia revela hinchazón y películas en la membrana mucosa. Las áreas de infección por hongos se localizan en las glándulas y la pared faríngea posterior con posible diseminación a la lengua, laringe y esófago. Cuando se infectan con hongos cándida, las placas tienen un tono blanquecino, un carácter cuajado y se eliminan fácilmente de la superficie. La membrana mucosa está hiperémica, en áreas con ulceración.
Si los mohos son la causa de la faringomicosis, las películas amarillentas son difíciles de eliminar y dejan una superficie sangrante. En el diagnóstico diferencial, la patología debe distinguirse de la difteria. Además, la faringoscopia revela enrojecimiento desigual de la membrana mucosa, engrosamiento de los rodillos en el contexto de cambios atróficos y se visualizan los vasos.
El análisis de laboratorio (método de microscopía y cultivo) se considera decisivo en el diagnóstico. El examen de frotis permite confirmar el origen fúngico de la enfermedad y establecer la sensibilidad de los microorganismos patógenos a las drogas.
Tumores benignos
Entre las neoplasias benignas con localización en garganta, cabe destacar adenoma, fibroma, papiloma, formaciones quísticas, lipoma y teratoma. Los factores predisponentes incluyen tabaquismo, abuso de alcohol, inhalación de polvo, higiene inadecuada, así como enfermedades infecciosas e inflamatorias crónicas de la orofaringe y nasofaringe.
De los síntomas clínicos, cabe señalar:
 transpiración;
transpiración;- un nudo en la garganta;
- respiración dificultosa;
- voz nasal
El diagnóstico se establece sobre la base de los signos clínicos y el examen de la orofaringe con faringoscopia. Para evaluar la prevalencia del proceso oncológico, se prescriben rinoscopia, otoscopia, radiografía, imágenes por resonancia magnética y computarizada. Para conocer la composición celular del tumor, se realiza una biopsia.
El diagnóstico diferencial se realiza entre tumores malignos, escleroma y linfogranulomatosis.
Cáncer de garganta
De acuerdo con la composición celular de los tumores malignos, se aíslan carcinoma, linfoepitelioma, citoblastoma y también reticucitoma. Los tumores se caracterizan por un crecimiento rápido y metástasis, cuando se forman focos malignos en órganos distantes.
Las dificultades para la detección temprana de neoplasias patológicas en la garganta se deben a la ausencia de signos clínicos en la etapa inicial.
Con la progresión, la enfermedad se manifiesta como una sensación de un elemento extraño en la orofaringe, asfixia, dificultad para tragar y dolor. Algunas áreas de la garganta también pueden estar adormecidas.
Además de los síntomas locales, se observan manifestaciones generales. Estos incluyen cefalea, malestar severo, disminución del apetito, pérdida de peso, fatiga y piel pálida. Cuando el proceso maligno se disemina a los vasos sanguíneos, es posible que haya sangrado.La audición también puede disminuir, con daño a la trompa de Eustaquio, lo que conduce al desarrollo de otitis media crónica.
La derrota de la nasofaringe predispone a la aparición de un proceso inflamatorio en los senos paranasales (sinusitis). Si el tumor se lesiona con alimentos sólidos o se descompone en las etapas 3, 4, aumenta el riesgo de un olor desagradable y sangre en la saliva.
El diagnóstico incluye análisis anamnésico, examen físico, faringoscopia y análisis histológico. Para detectar metástasis, se prescriben radiografías, endoscópicas, técnicas de ultrasonido, así como imágenes por resonancia magnética y computarizada.
Qué son las enfermedades de la garganta, lo hemos resuelto. Finalmente, debe tenerse en cuenta que el tratamiento correcto de un proceso patológico agudo previene el desarrollo de un curso crónico de la enfermedad.


 focos infecciosos localizados cerca (caries, sinusitis).
focos infecciosos localizados cerca (caries, sinusitis). transpiración;
transpiración;