¿Cómo se comporta la presión arterial en relación con el infarto de miocardio?
 La estabilidad de la presión arterial se mantiene mediante un complejo de sistemas reguladores complejos (sistemas hemodinámicos y de control).
La estabilidad de la presión arterial se mantiene mediante un complejo de sistemas reguladores complejos (sistemas hemodinámicos y de control).
Sistemas hemodinámicos:
- SV: gasto cardíaco (el volumen de sangre expulsada a la circulación sistémica en 1 minuto);
- PO - resistencia periférica total de los vasos arteriales;
Estas dos cantidades son interdependientes. Si, en determinadas condiciones (IAM), el gasto cardíaco disminuye, la resistencia periférica aumenta en consecuencia para mantener una presión hemodinámica suficiente.
Sistema de control:
- Sistema de acción corta:
- Barorreceptores y quimiorreceptores del arco aórtico y zonas del seno carotídeo. Reaccionan a un cambio brusco en la presión arterial con impulsos en el bulbo raquídeo y la formación reticular. Las señales eferentes regulan la luz de las arteriolas, la frecuencia y la fuerza de los latidos del corazón, la capacidad de las venas;
- Renina-angiotensina II-arteriolas: en el caso de hipotensión aguda, aumenta la secreción de renina por las células del aparato yuxtaglomerular;
- Sistema a largo plazo:
- Efecto final de la angiotensina II;
- Aldosterona.
El infarto agudo de miocardio es una enfermedad basada en la necrosis isquémica de una porción del músculo cardíaco debido a la oclusión aguda de un segmento de la arteria coronaria. En la inmensa mayoría de los casos, el IAM se desarrolla en el contexto de la progresión de la patología cardiovascular crónica (aterosclerosis, hipertensión).
 Los indicadores de presión arterial en la dinámica del desarrollo del IAM dependen de:
Los indicadores de presión arterial en la dinámica del desarrollo del IAM dependen de:
- Valores de PA antes del inicio del IAM;
- Áreas de necrosis miocárdica;
- Localización del foco necrótico;
- La presencia de complicaciones del IAM.
Antes del episodio
Los síntomas anginosos en el IAM se desarrollan entre 30 y 40 minutos después de la oclusión del sitio del vaso. Por lo tanto, los primeros síntomas de un ataque cardíaco inminente pueden ser cambios en la presión arterial.
Debido al "apagado" del trabajo de una gran parte del miocardio, el gasto cardíaco disminuye, lo que se acompaña de una caída de la presión arterial incluso antes del desarrollo del síndrome de dolor.
Con el desarrollo de una forma atípica de IAM (colaptoide, indoloro), sucede que la hipotensión es la principal manifestación de la disfunción miocárdica.
En algunos casos, el infarto de miocardio puede desarrollarse como una complicación de una crisis hipertensiva, cuando, en el contexto de la presión arterial alta (180-220 / 120-160 mm Hg), se unen dolores de puñal en el pecho y cambios característicos en el ECG.
Durante el síndrome coronario
La aparición de un ataque doloroso puede ir acompañada de un aumento transitorio de la presión arterial debido a la activación del sistema simpatoadrenal, liberación de catecolaminas y otros vasoconstrictores (renina, angiotensina, aldosterona) al torrente sanguíneo, que provocan un espasmo sistémico de las arteriolas y un aumento. en total resistencia periférica. La hipertensión y la taquicardia transitorias son más frecuentes en los hombres. Esta reacción es de corta duración y al final del primer día la presión disminuye.
 El trabajo del miocardio depende en gran medida del oxígeno (la isquemia crítica provoca una pérdida de la función contráctil en 1 minuto. En el 35% del miocardio del VI, el gasto cardíaco se vuelve extremadamente bajo, lo que se manifiesta por el desarrollo de shock cardiogénico, edema pulmonar, y accidente cerebrovascular hemodinámico.
El trabajo del miocardio depende en gran medida del oxígeno (la isquemia crítica provoca una pérdida de la función contráctil en 1 minuto. En el 35% del miocardio del VI, el gasto cardíaco se vuelve extremadamente bajo, lo que se manifiesta por el desarrollo de shock cardiogénico, edema pulmonar, y accidente cerebrovascular hemodinámico.
Además, se observa una caída de la presión arterial cuando se altera el ritmo y la conducción (arritmia ventricular, extrasístole, bloqueo AV). La causa es la contracción ineficaz del miocardio con una disminución del gasto cardíaco.
En el caso de un curso no complicado de IAM, la presión arterial permanece bajada de manera estable en el período agudo y aumenta gradualmente hacia el final de la etapa de cicatrización, pero no alcanza el nivel previo al infarto.
La PCV (colocación de stents y angioplastia con balón) permite alcanzar los parámetros hemodinámicos basales. El stent instalado restaura el flujo sanguíneo en la arteria coronaria y limita el área de daño al músculo cardíaco.
Después de un infarto
Tres semanas después del IAM, se forma una cicatriz de tejido conectivo con hipertrofia perifocal compensadora en el sitio de la necrosis. remodelación del miocardio. Las áreas intactas asumen la función de un foco necrótico. El propósito de este proceso es garantizar niveles suficientes de presión arterial.
En el caso del IAM de pequeño foco (subendocárdico, subepicárdico), el miocardio remodelado restaura por completo el nivel de gasto cardíaco previo al infarto y la presión arterial vuelve a sus valores anteriores. En pacientes con hipertensión esencial, esto está plagado de una progresión acelerada de la enfermedad de las arterias coronarias y un mayor riesgo de IAM recurrente. Para tales pacientes, la presión arterial sistólica objetivo se establece en menos de 140 mm Hg y la presión arterial diastólica está por debajo de 100 mm Hg. Esto se logra mediante el uso prolongado de fármacos antihipertensivos:
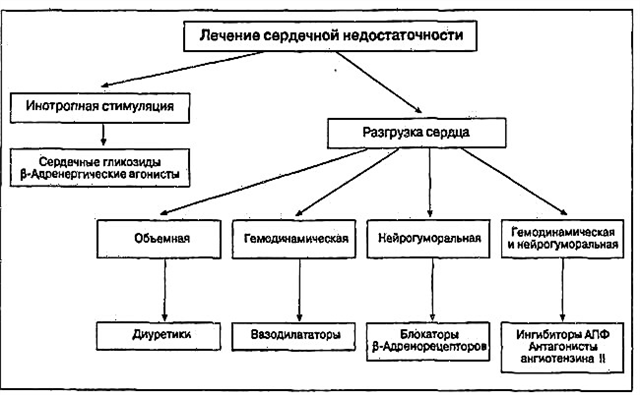
- Bloqueadores de los receptores beta: bisorolol, nebivolol, propranolol, carvedilol;
- Inhibidores de la ECA: Enalapril, Lisinopril, Perindopril;
- Bloqueadores de los receptores de angiotensina II - Valsartan, Losartan, Irbesartan;
- Diuréticos: en presencia de insuficiencia cardíaca (hidroclorotiazida, furosemida, indapamida, espironolactona).
Después de un IAM transmural, especialmente con una lesión del ventrículo izquierdo, el miocardio viable no puede mantener la FE adecuada y alcanzar la presión arterial inicial. En tales pacientes, la presión arterial baja permanece después de un ataque cardíaco, se observa hipoxia tisular crónica y se forma insuficiencia circulatoria. En primer lugar, los riñones, el cerebro, el miocardio en sí y los tejidos periféricos se ven afectados.
¿Cómo subir la presión?
 En el período agudo de desarrollo del IAM, la hipotensión se corrige mediante la administración intravenosa de fármacos inotrópicos:
En el período agudo de desarrollo del IAM, la hipotensión se corrige mediante la administración intravenosa de fármacos inotrópicos:
- Dopamina: una dosis inicial de 2-5 mcg / kg / min con titulación gradual hasta 10 mcg / kg / min;
- Dobutamina - 2.5-10 mcg / kg / min.
Para mantener la presión arterial en casa, está indicada la terapia a largo plazo con glucósidos cardíacos. (Digoxina, digitoxina), especialmente en el caso de una combinación de hipotensión con fibrilación auricular. La digoxina se prescribe a una dosis de 0,125-0,5 mg / día en 1-2 dosis.
Además, la modificación del estilo de vida, la dieta, el régimen de sueño, la actividad física en dosis, las medicinas a base de hierbas (preparaciones de rosa mosqueta, extracto de eleuterococo, tintura de ginseng) también ayudan a mantener la presión arterial normal.
Conclusiones
Es importante recordar que los síntomas del IAM suelen ser menos pronunciados en las mujeres que en los hombres. Los indicadores de frecuencia cardíaca y presión arterial en el infarto de miocardio cambian de manera insignificante y prevalecen los fenómenos de insuficiencia cardíaca. Mantener la presión arterial objetivo después del episodio transferido reduce el riesgo de desarrollar complicaciones a largo plazo, accidentes repetidos y aumenta la calidad y duración de la vida del paciente. El uso de medicamentos para aumentar la presión arterial sin consultar a un médico está plagado de progresión de la insuficiencia cardíaca.